GRUPO ESPAÑOL DE ESTUDIO DEL ANGIOEDEMA MEDIADO POR BRADICININA (GEAB)
En enero del año 2007, se crea el GEAB, dependiente del Comité de Inmunología de la SEAIC (Sociedad Española de Alergología e Inmunología Clínica). La coordinadora es la Dra. Teresa Caballero Molina. En el año 2011, se publica el Consenso sobre Epidemiología, Genética, Clínica, Diagnostico y Tratamiento del Angioedema Mediado por Bradicinina. Actualmente (Diciembre 2015) el GEAB lo componen 19 Alergólogos de Barcelona (2 Hospitales), Jaén, Logroño, Madrid (3 Hospitales), Sevilla (2 Hospitales), Talavera de la Reina, Valencia y Vigo
- Hospital Universitario La Paz de Madrid: las Dras. Teresa Caballero (Coordinadora), Rosario Cabañas, Carmen Gómez Traseira y María Pedrosa
- Hospital Universitario Gregorio Marañón de Madrid: las Dras. Mª Luisa Baeza y Alicia Prieto
- Hospital Universitario Severo Ocho de Legánes de Madrid: la Dra. Nieves Prior
- Hospital Universitario Virgen del Rocío de Sevilla: las Dras. Teresa González-Quevedo y Macarena Piñero ( Ex Residente)
- Hospital Universitario Vall d’Hebron de Barcelona: las Dras. Mar Guilarte y Anna Sala
- Hospital de San Pedro de Logroño: el Dr. Teófilo Lobera
- Complejo Hospitalario de Jaén: la Dra. Blanca Sáenz de San Pedro
- Complejo Hospitalario Universitario de Vigo: la Dra. Carmen Marcos
- Hospital Universitario y Politécnico La Fe de Valencia: el Ramón Almero Ves y Dr. Ángel Campos (Jubilado)
- Hospital Nuestra Sra. del Prado de Talavera de la Reina (Toledo): el Dr. Jesús Jurado
- Hospital Universitario de Bellvitge de Barcelona: Dr. Ramón LLeonart.
- Hospital Universitario Virgen Macarena de Sevilla: Dra. Amparo Conde
- La Dra. Mª Concepción López- Serrano ha trabajado durante más de 40 años en el Hospital Universitario La Paz siendo miembro del GEAB desde su fundación hasta marzo de 2015. A partir de su jubilación en 2013 está colaborando activamente con AEDAF
Qué es el Angioedema por deficiencia del inhibidor de C1
DEFINICIÓN Y CLASIFICACIÓN
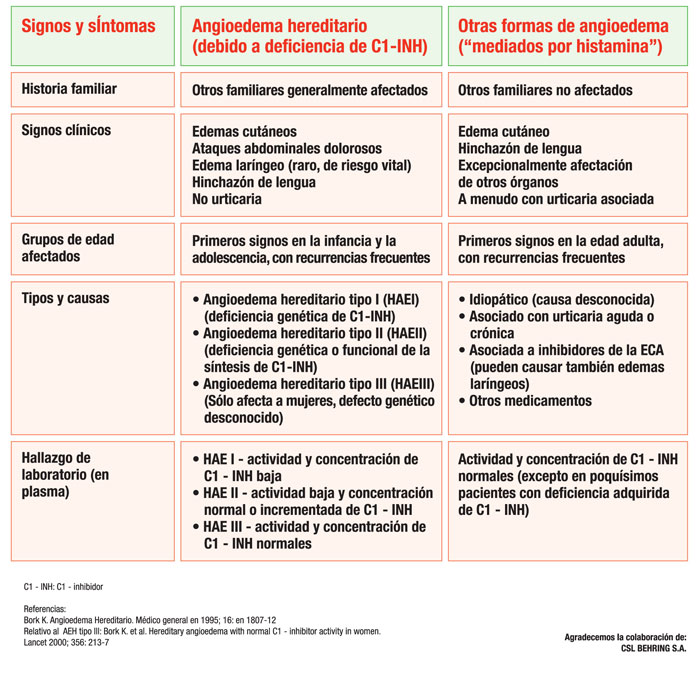
Variante del angioedema, debido a una deficiencia del inhibidor del primer componente del complemento, C1-inhibidor, que puede ser producida por un defecto genético (angioedema hereditario) o por consumo elevado (angioedema adquirido). La forma hereditaria se estima que puede afectar a 1 de cada 10.000 ó 50.000 habitantes. Se transmite de forma autosómica dominante (esto es, cada hijo tiene una probabilidad del 50% de heredarlo si uno de los dos padres lo padecen). Hasta en un 25% puede tratarse de una mutación espontánea (los padres no lo padecen, el paciente es el primero que tiene el defecto genético y a partir de aquí se hereda).
Existen pocos casos de la forma adquirida, menos de 300 en el mundo.
Existe una nueva forma de angioedema hereditario con niveles normales de C1 inhibidor, que afecta principalmente a mujeres y se relaciona con niveles altos de estrógenos exógenos (anticonceptivos orales hormonales, tratamiento hormonal sustitutivo,…) o endógenos (embarazo). Se denomina angioedema hereditario sin deficiencia del inhibidor de la C1 esterasa. En un subgrupo de pacientes se ha descrito una mutación del factor XII de la coagulación como causante de esta enfermedad (AEH-FXII).
SINTOMATOLOGÍA DE LA ENFERMEDAD
La deficiencia de C1 Inhibidor puede ser asintomática.
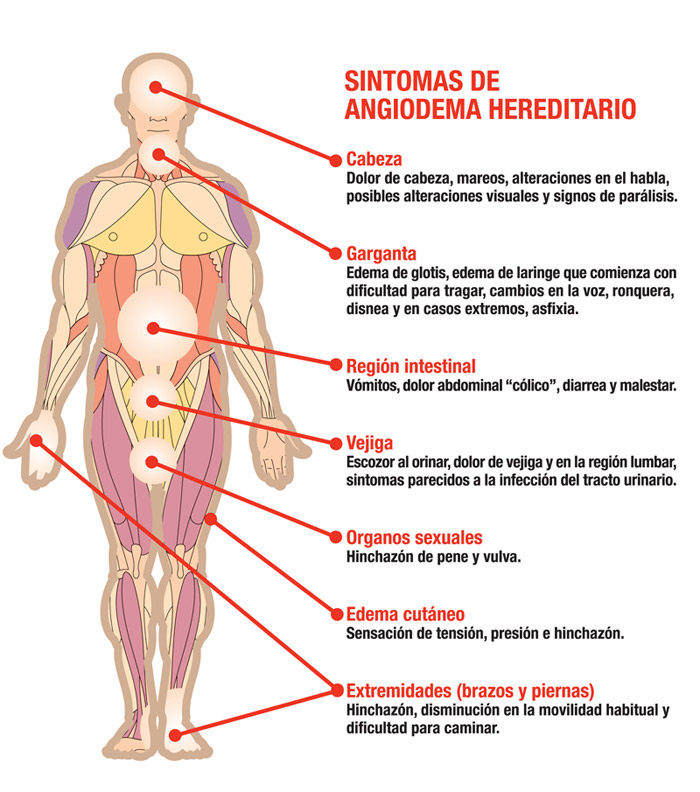
Los síntomas se presentan con hinchazones de duración de entre 2 y 5 días, que se repiten con relativa frecuencia, de forma variable, y que afectan tanto a extremidades como a órganos internos; tiene un periodo de aumento progresivo de intensidad de 6 a 24 horas, y bajan o ceden en 12 a 36 horas de forma espontánea (sin aplicar tratamiento). No se asocia a urticaria. La inflamación es de color blanco o sonrosado, con apelmazamiento de la parte afectada hasta llegar a gran dureza y pérdida de la movilidad de la zona, y un periodo de estabilidad con coloración blanca de la piel. En ocasiones se acompaña de picor u hormigueo.
Puede afectar a:
- Tejido subcutáneo: cara, cuello, hombros, extremidades (manos, pies,brazos, piernas), glúteos, genitales
- Tejido submucoso de órganos abdominales: estómago, intestino, vejiga
- Tejido submucoso de vías respiratorias superiores: lengua, garganta, faringe y laringe.
La afectación del tracto digestivo produce dolor abdominal y vómitos y puede simular una apendicitis aguda. La afectación del tracto respiratorio superior puede producir edema de glotis con ronquera y afonía (pérdida de voz) y en algunos casos asfixia.
FACTORES DESENCADENANTES
Traumatismos; Algunos ejercicios físicos intensos (p.e., ciclismo); Intervenciones quirúrgicas; Extracciones dentarias; Fatiga; Insomnio; Estrés; Disgustos; Infecciones; Menstruación; Estrógenos
(anticonceptivos orales, terapia hormonal sustitutiva); antihipertensivos del grupo inhibidores de la ECA (enzima convertidor de angiotensina) (IECA).
DIAGNÓSTICO
Debido a que esta enfermedad puede ser similar en sus manifestaciones a otras formas de angioedema producidas por alergias u otras condiciones médicas, es muy importante un diagnóstico correcto para evitar unas consecuencias potencialmente mortales como la asfixia o intervenciones quirúrgicas innecesarias (p.e., apendicectomía).
Como técnica de despistaje o “screening” (filtrado) se miden los niveles de C4, que están disminuidos respecto a los valores habituales tanto en el periodo de la crisis (esto es, con hinchazón) como en los períodos sin síntomas. Si estos niveles son bajos o incluso normales, hay que determinar los niveles de C1-inhibidor y la actividad funcional de C1-inhibidor. Los niveles bajos en sangre de C1-inhibidor o su actividad funcional confirman el diagnóstico.
En el caso del angioedema hereditario sin deficiencia del inhibidor de la C1 esterasa, los niveles de C4 y C1 inhibidor antigénico y funcional suelen ser normales.
¿CUAL ES EL TRATAMIENTO?
Ataques agudos (tanto laríngeos y abdominales como cutáneos moderados-severos): concentrado plasmático de C1-INHIBIDOR intravenoso (Berinert® 20 U/kg o Cinryze® 1000U), o acetato de icatibant (Firazyr®) 30 mg subcutáneo, y si no remite a corto plazo dependiendo de la criticidad del área afectada, administrar a la hora una dosis extra de Berinert® o Cinryze® (la dosis de Firazyr® no se puede repetir antes de 6 horas). Se aconseja que el tratamiento sea lo más precoz posible. En caso de NO disponibilidad de estos productos es posible emplear ácido tranexámico intravenoso o plasma fresco congelado, aunque es mucho menos eficaz.
Prevención a largo plazo: Andrógenos atenuados [DANAZOL (Danatrol® o ESTANOZOLOL (Winstrol®] o ácido tranexámico. La dosis es personal, indicada por el médico. En casos graves sin respuesta a andrógenos atenuados o ácido tranexámico o ante efectos secundarios importantes de estos fármacos o enfermedades de base que los contraindiquen, puede utilizarse concentrado plasmático de C1 inhibidor intravenoso de forma regular (Cinryze® 1000U dos veces en semana y ajustar intervalo según respuesta).
Prevención a corto plazo (intervenciones quirúrgicas, manipulaciones dentarias u orofaríngeas): Aumentar la dosis de danazol/estanozolol desde 6 días antes y hasta 3 días después o administrar concentrado plasmático de C1-inhibidor intravenoso, 1000 unidades (independientemente del peso) entre 1-6 horas previo al procedimiento (lo más próximo posible al procedimiento). El tratamiento de elección será concentrado plasmático de C1 inhibidor. En caso de NO disponibilidad de C1-inhibidor puede administrarse plasma fresco congelado al menos una hora antes.
El tratamiento del AEH hereditario sin deficiencia del inhibidor de C1 esterasa (antiguamente AEH tipo III) es más difícil, ya que no existe ningún fármaco comercializado. En cuanto a los ataques agudos, existen casos aislados tratados con concentrado plasmático de C1 inhibidor o acetato de icatibant.
Otras recomendaciones:
- evitar estrógenos (anticonceptivos con estrógenos, terapia hormonal sustitutiva)
- evitar antihipertensivos inhibidores de la ECA (enzima convertidora de angiotensina)
- vacunación contra la Hepatitis A y B
MUY IMPORTANTE: los antihistamínicos, los corticoides y la adrenalina no son eficaces.